乳腺内分泌と専門外来の紹介
乳腺内分泌外科外来の特徴は
- 医師以外の職員(看護師、超音波検査技師、レントゲン技師)は全員女性です
- 乳癌学会認定専門医、日本外科学会認定専門医、指導医、マンモグラフィ読影試験A評価の医師が診察にあたります
- マンモグラフィ検診の認定施設となっています
- 乳がん健診から乳癌の診断、外科手術、抗ホルモン療法、抗がん剤治療まで幅広く対応できます
- 診断困難な腫瘍性病変や石灰化病変に対して5mm以下の傷で組織検査ができる超音波ガイドおよびマンモトーム生検装置があります
- 超音波検査において、病変の硬さを測定できるエラストグラフィを用いることにより、より精密な診断が行えます
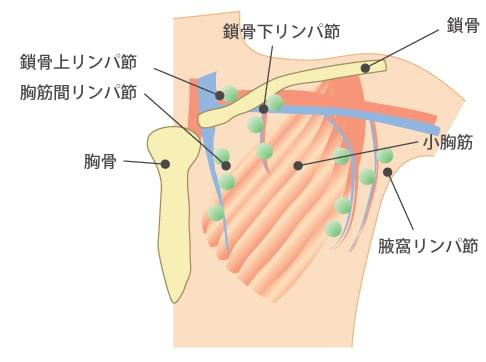
- 当院病理医との連携により、手術中に迅速診断、センチネルリンパ節生検が可能です
- 婦人科外来が隣接しており、婦人科医と連携し、婦人科疾患に対しても対応できます
乳がんについて
乳がんの現状
現在、日本では乳がん発生率が急速に増加し、1985年には19,800人(女性のがんの14%)であったのが、2001年には年間3万人を超え、現在の乳がん推計患者数は年間4万人(女性の20-25人に1人)といわれ、乳がんによる死亡者数は約1万人といわれています。
欧米では8人に1人の割合で乳がんに罹っていますが、乳がん死亡率は減少しています。それに対して、日本では逆に乳がん死亡率は増加しています。その理由は、欧米ではマンモグラフィ併用検診の受検率が70%以上であるのに比べ、日本では20%以下と極めて少ないからです。
初期がんを見つける確率はマンモグラフィ併用検診で90%位に上昇します。40歳をすぎたら必ず1―2年毎にマンモグラフィ併用検診(できれば乳腺エコーも)を受けられてください。マンモグラフィは痛いので受けたくない、と思われる方が多いのも現状ですが、乳がんが転移したときの心労を思えば我慢できるはずです。医師以外はすべて女性のスタッフですのでお気軽に受診されてください。
乳がん健診について
乳がんは20mmの大きさになるのに10年近くかかります。5mmの大きさを越えてくると転移しだすので早期に発見することが非常に重要です。触っただけでしこりがわかるのは15mm以上の大きさになってからです。特に乳腺症などで乳腺が硬い場合は、わかったときに2cmを越えている進行がんであることがほとんどです。
乳腺専門医が触っても小さな癌はわかりません。早期の乳がんを発見するにはマンモグラフィ、乳腺エコーの検査が必要です。2000年3月31日に厚生省より乳がん検診にマンモグラフィを併用すべきことが正式に通知され、これによって、全国各地で新しいガイドラインによる乳がん検診が行われつつあります。厚生省の指導は40歳以上の人は2年に1回マンモグラフィを撮影するのが望ましいというものです。マンモグラフィの被爆を心配する人がいるかもしれませんが、マンモグラフィの被爆線量は、日本からアメリカに飛行機で旅するとき自然に受ける放射線量とほぼ同じともいわれておりごくわずかです。
50歳以下の人に関しては言及されていませんが、乳がんの発生が一番多いのは45-50歳、次が50-55歳、その次が40-45歳であり、乳がんが10年近くかかって大きくなってくることを考えると、50歳以下の人も40歳前後でのマンモグラフィを一度撮影する必要があると思われます。特に親、兄弟などに乳がん患者がいる場合には30歳代での撮影をお勧めします。逆に乳がんにかかったことがある人は、親、姉妹、親戚の方に乳癌健診を積極的にすすめてください。
乳がん検診は、当院の健康管理センターでも行っております。
乳がんのリスク
下記のリスクがあげられます
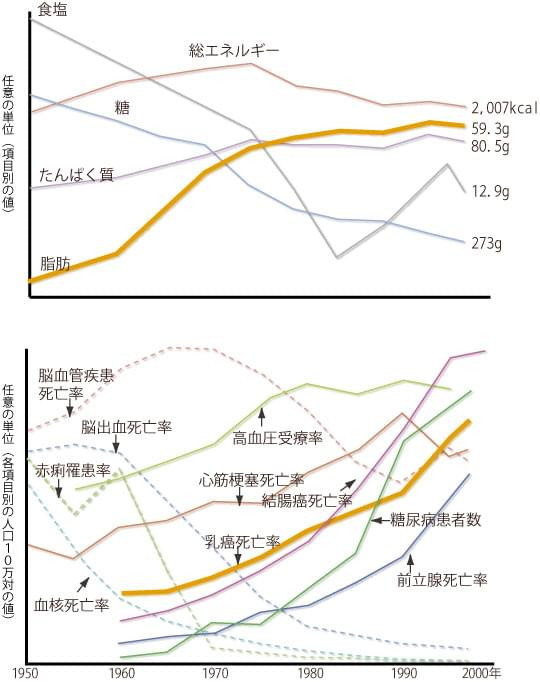
- 欧米型の食事:日本における乳がんの罹患数が増加している原因の第一は、食事が欧米化し、脂肪の多い食事をとるようになったことがあげられます。日本人が脂肪を多くとるようになった時期と乳がんが増えた時期は同時期であることからも裏付けられます。
- 乳がん患者の増加と、脂肪摂取量の増加が一致している。その一方、総エネルギー、糖、蛋白質はそれほど一致していない。
- 初潮が早い(10歳以下):最近は一般的に初潮を迎える年齢が早まっていますが、エストロゲンという女性ホルモンにさらされる期間が長くなることにより、乳がんのリスクも上昇するといわれています
- 月経周期が短い:月経が頻繁にあると、やはりエストロゲンにさらされる期間が長くなり、乳がんリスクが上昇します
- 閉経が遅い:初潮が早いことと同様の理由でリスクが上昇します
- 長期間のホルモン補充療法:女性ホルモンの量が増えることによります
- 出産経験がない:出産回数、授乳回数が多いほど月経が止まる回数が増え、エストロゲンにさらされる期間が短くなり、リスクが低下するといわれています。よって、出産回数が少なく、授乳が少ないほどリスクが上昇するといわれています。
- 肥満:大きなリスクファクターで皮下脂肪が多いほどエストロゲンの生成が増加するといわれています。BMI(体重kg÷身長m÷身長m)が25以上ならば肥満とされます。
- 家族に乳がんの人がいる:乳がんのリスクと遺伝の項を参照してください
- 子宮体がん、卵巣がんにかかったことがある:子宮体がん、卵巣がんともにエストロゲンとの関連性が深いといわれているので、乳がんにもかかりやすいと考えられます
- 甲状腺癌:理由は不明ですが、統計的に甲状腺癌になった人は乳癌になりやすいという報告が多いです
乳がんのリスクと遺伝
遺伝に関係する乳がん(家族性乳がん)は乳がん全体の5-10%にみられます。
乳がんの発生リスクは、親、姉妹、子供に乳がん患者が1人いる場合、2倍、2人いる場合は3倍といわれています。欧米では家族性乳癌家系の人で血液検査をしてBRCA1、BRCA2などの遺伝子異常がある人には乳がんができる前に乳房を予防的にとってしまう手術がなされる場合があります(予防的乳房切除術)。
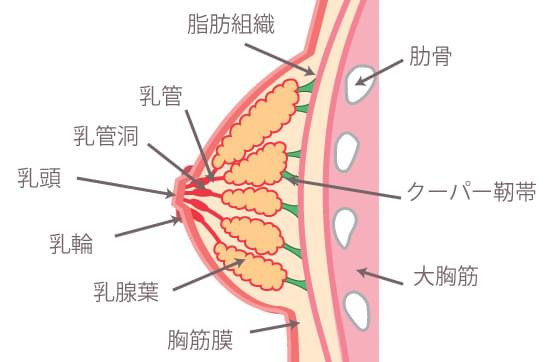
乳房のしくみ
乳腺の病気について
乳腺炎
乳腺に炎症がおきて、痛み、皮膚が赤くなったり、膿がたまったりします。抗生物質を服用し、切って膿をだしたりします。
乳腺症
乳腺症とはホルモンの影響で乳腺が硬くなったり、水が部分的に貯まったりする病態です。乳腺症の症状は乳房の痛み、はり、しこりを触れたり、乳頭から分泌物が出たりします。乳腺症によるしこりは多くの場合、押したときに軽い痛みがあります。また、両側の同じ位置にみられることがあります。乳腺症は病気ではありませんが、乳がんの発生率が普通の人に比べて2倍から5倍高くなるとの報告もあります。乳腺症の場合、がんが発生しても触りにくいことが多いので、マンモグラフィやエコーの検査が早期発見のために重要です。また、乳房の痛みやはりが強い場合は治療薬があります。
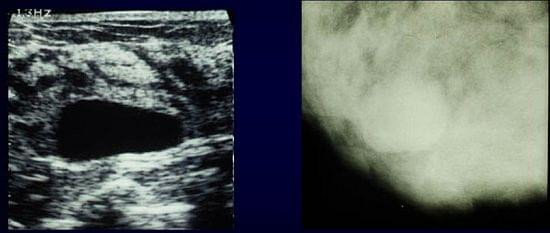
嚢胞
乳腺組織の中に水が溜まった病変です。通常は水のみが溜まっており、特別は処置はいらず経過観察でいいのですが、嚢胞の中にかたまりが見られるときは悪性の可能性もありますので、精密検査が必要です。また、炎症を起こしたり、出血して赤くなったり、痛みが出てくることもあります。
良性腫瘍
繊維腺腫
20から30代に多い良性の腫瘍です。境界のはっきりした球形または卵形で、表面はスムーズで弾力性があります。手術を行う必要はありませんが、3cm以上の大きさになったときは摘出手術をし、顕微鏡の検査(病理検査)を行います。
葉状腫瘍
繊維腺腫に似た腫瘍ですが、短期間の間に大きくなったり、切除した後に再発する場合があります。悪性のものもあります。
そのほか、脂肪腫、血管腫、過誤腫、放射性瘢痕などの良性腫瘍があります。
乳癌
境界がはっきりしない、表面が凹凸のある硬いしこりです。形は球形が多く、押しても痛みはありません。
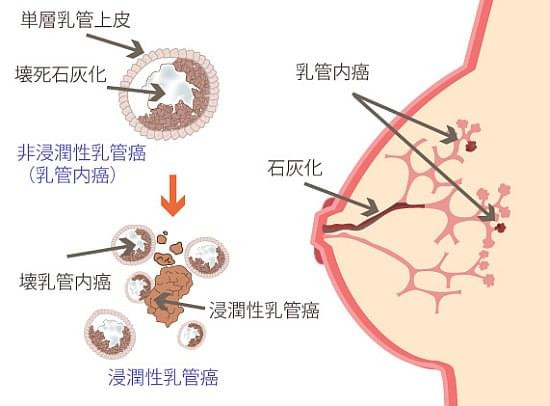
乳癌には大きく分けて、非浸潤がんと浸潤がんにわかれます。非浸潤がんは乳管の中にのみ存在し、転移、浸潤はしません。浸潤がんは乳管の外に広がりがあり、浸潤、転移する可能性があります。